נקודת מבט
קבלת החלטות מבוססת מדע בבריאות וסביבה – המקרה של משבר הקורונה
נדב דוידוביץ' המחלקה לניהול מערכות בריאות, בית הספר לבריאות הציבור, אוניברסיטת בן-גוריון בנגב; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואית ([email protected])
חגי לוין בית הספר לבריאות הציבור של הדסה והאוניברסיטה העברית בירושלים; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואית ([email protected])

על משרדי הבריאות בישראל ובעולם למדוד ולהביא בחשבון את ההשפעות הישירות והעקיפות של צעדי התגובה על היבטי הבריאות השונים דרך השפעות חברתיות וכלכליות | צילום: David Veksler, unsplash.com
מאת
מיה נגב
בית הספר לבריאות הציבור, אוניברסיטת חיפה; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתנדב דוידוביץ'
המחלקה לניהול מערכות בריאות, בית הספר לבריאות הציבור, אוניברסיטת בן-גוריון בנגב; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתחגי לוין
בית הספר לבריאות הציבור של הדסה והאוניברסיטה העברית בירושלים; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתמאת
מיה נגב
בית הספר לבריאות הציבור, אוניברסיטת חיפה; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתנדב דוידוביץ'
המחלקה לניהול מערכות בריאות, בית הספר לבריאות הציבור, אוניברסיטת בן-גוריון בנגב; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתחגי לוין
בית הספר לבריאות הציבור של הדסה והאוניברסיטה העברית בירושלים; איגוד רופאי בריאות הציבור בישראל, ההסתדרות הרפואיתהתבססות על ראיות מדעיות בקבלת החלטות היא עיקרון מרכזי בבריאות הציבור, הכולל שימוש בידע המדעי הטוב ביותר שקיים, שימוש מערכתי בנתונים ובמערכות ניטור ומידע, שימוש במגוון שיטות של איסוף נתונים – כמותיים ואיכותיים, שיתוף ציבור מגוון ובעלי עניין, תכנון מראש, יישום והערכה [3]. התמודדות עם התפרצויות כגון המגפה העולמית (פנדמיה) שגרם נגיף הקורונה SARS-CoV-2 היא חלק מהותי מתפקידי מערכת בריאות הציבור, כולל צורך לקבל החלטות גורליות בטווח המיידי במציאות של אי-ודאות גבוהה. כדי להיערך למצבים אלה מערכות בריאות צריכות להתבסס על איתנות שירותי בריאות הציבור. השירותים כוללים בשגרה ניטור של תחלואה זיהומית וכן תפעול תשתית חיונית של מערכות מידע שונות ברמת האוכלוסייה, שמקבלות מידע ממעבדות, מנתונים קליניים שונים מהקהילה ומבתי החולים, מניטור סביבתי ועוד. ללא השקעה משמעותית במערכות אלה, בכוח אדם מהמקצועות השונים בתחום בריאות הציבור, בתשתיות מחשוב, בחקיקה ובאסדרה מתאימות ובעיקר בהשקעה בתרגום של המידע למדיניות ולתוכניות התערבות – קשה להביא לידי ביטוי את הפוטנציאל לקידום בריאות ולמניעת מחלות הטמון בתחום בריאות הציבור. מדע בריאות הציבור הוא במהותו מדע רב-תחומי ובין-תחומי מרתק, הנוגע לחיים של כל אדם, והוא מחבר בין דיסציפלינות רבות כגון: רפואה, מדעי החברה, אפידמיולוגיה וביוסטטיסטיקה, קידום בריאות, תזונה, אתיקה, כלכלה ומִנהל, משפטים, תקשורת, ביולוגיה ומדעי הסביבה. העוסקים והחוקרים בבריאות הציבור הם לרוב בעלי הכשרה מעמיקה וידע לפחות בתחום אחד נוסף על בריאות הציבור.
התפרצות הקורונה ובריאות במובן הרחב
מערכות בריאות צריכות להביא לידי ביטוי את תפיסת העולם הרחבה של בריאות, על פי ארגון הבריאות העולמי (WHO): "בריאות היא מצב של רווחה פיזית, נפשית וחברתית שלמה, ולא רק היעדר מחלה" [4]. כדי לקדם בריאות במובן הרחב פיתח ארגון הבריאות העולמי את גישת "בריאות בכל מדיניות" [2]. לפי עיקרון זה, יש לשקול את ההשלכות הרחבות לבריאות בכל החלטת מדיניות. העיקרון תקף בקבלת החלטות בכל המגזרים, כולל למשל תשתיות, חקלאות וחינוך, אולם ימי משבר הקורונה מדגישים את חשיבותו גם בקבלת החלטות במערכת הבריאות. כך, המדיניות של ריחוק פיזי למניעת התפשטות נגיף הקורונה מבוססת על ראיות מדעיות המוכיחות הפחתת תחלואה ותמותה מ-COVID-19, המכונה גם מחלת הקורונה. עם זאת, קיימות גם ראיות מדעיות לגבי ההשפעות העקיפות השליליות של מדיניות זו על היבטים אחרים בבריאות, כולל דרך ההשפעה על אבטלה ועל עוני.
ההתמודדות עם משבר הקורונה מעלה אפוא על סדר היום הציבורי גם את הבריאות החברתית, ואת החשיבות של קהילה, הון אנושי ולכידות חברתית בבריאות מיטבית. לכן יש להוסיף כלי מדיניות משלימים ולמזער נזקים ארוכי-טווח לבריאות הפיזית (היעדר פעילות גופנית, תזונה לקויה, היעדר נגישות לטיפול רפואי), הנפשית (בידוד, דיכאון וחרדה) והחברתית. כלים אלה כוללים, בין השאר, לאפשר לציבור לצאת להליכה במרחק גדול מ-100 או מ-500 מטר מהבית, כולל יציאה לטבע ולפארקים, באופן מבוקר ותוך שמירה על ריחוק פיזי; שילוב מערכות הרווחה והחינוך בהמלצות ובהנגשה של תזונה בריאה ופעילות גופנית; קבלת החלטות לא רק על בסיס מדדי תחלואה ותמותה מקורונה, אלא גם על בסיס מדדים של ביטחון תזונתי, של שימוש בשירותי בריאות בנושאים שאינם קורונה, של פעילות גופנית וכדומה. על משרדי הבריאות בישראל ובעולם למדוד ולהביא בחשבון את ההשפעות הישירות והעקיפות של צעדי התגובה על היבטי הבריאות השונים דרך השפעות חברתיות וכלכליות.
למרות האמירות שהנגיף לא מכיר בגבולות ואינו מבחין בין עשיר לעני, למעשה ההתפשטות שהחלה בעיקר מאנשים שחזרו מחו"ל, ממשיכה להתפשט בקרב אזורים צפופים, ומכה בעיקר באוכלוסיות רגישות, כגון קשישים ובעלי מחלות כרוניות. נוסף על כך, לאנשים ממעמד חברתי-כלכלי נמוך יש חסמים להיענות לסגר, כגון היעדר אפשרות לעבוד מרחוק, היעדר אפשרות לבידוד ביתי, קשיים גדולים בסגר עקב צפיפות והיעדר נגישות לסביבה ירוקה בקרבת הבית. הסיכונים הבריאותיים אצל אנשים אלה לתחלואת קורונה או לתחלואה אחרת – רבים יותר. בפרט, קבוצות מודרות, כגון מיעוטים, מהגרים או דרי רחוב, נמצאות בסיכון גבוה. למעשה, ההתמודדות עם המצב הנוכחי מתרחשת מתוך מבנה של מערכת בריאות שיש בה יחסי כוח ופערים לפי השכלה, הכנסה, תעסוקה, אזור מגורים, לאום, מוצא, דת ועוד [1], שאף מועצמים במצב זה.

הצד הסביבתי של ההתפרצות – "המשולש האפידמיולוגי"
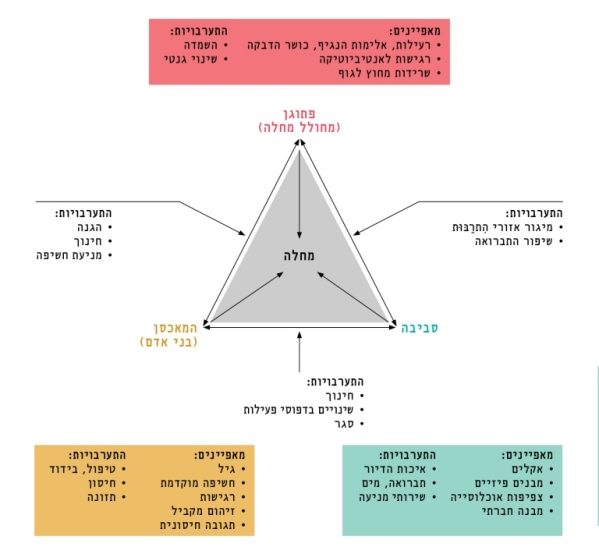
המשולש האפידמיולוגי הוא מונח בסיסי בבריאות הציבור, המתייחס לגורמים הקשורים להתהוות מחלה זיהומית אצל בני אדם. מתייחס לפתוגן (הנגיף), למאכסן (בני האדם, על מאפייניהם החברתיים) ולסביבה המרחבית (איור 1). בהתמודדות עם ההתפרצות הנוכחית אין התייחסות מספקת לכל מרכיבי המשולש. למשל, יש שוני בדפוסי התפשטות הנגיף במרחב עירוני צפוף לעומת מרחב כפרי או מרחב עירוני שמספר הנפשות בו לחדר נמוך משמעותית. לגבי השפעה סביבתית, להתפרצות יש גם יכולת להביא לשינויים משמעותיים ובעלי פוטנציאל לקידום קיימות במדיניות ציבורית ובתכנון, כגון הפחתת תחבורה אווירית ויבשתית, הפחתת הצריכה ומעבר לשוק מקומי יותר. בפרט, משבר הקורונה מדגיש את תפקיד המדינה במדיניות כלכלית, בקידום חלופות של כלכלה מקומית מקיימת למניעת משבר כלכלי ובשיקום כלכלי של עסקים קטנים מקומיים שיכולתם להשתקם קטנה מזו של חברות בין-לאומיות ובעלי הון. קיימת סכנה שבניסיון לחזרה מהירה לשגרה יתעלמו מסיכונים סביבתיים ומהצורך בהמשך ההגנה על בריאות הציבור והסביבה.
איור 1
המשולש האפידמיולוגי" – מונח בסיסי בבריאות הציבור, שהתפתח בניסיון לתאר גורמים המשפיעים על התהוות מחלה זיהומית אצל בני אדם והתערבויות אפשריות להתמודדות עימה
ניתן לראות כי במענה למגפה העולמית של הקורונה, האירוע מנוהל בישראל ובמספר מדינות נוספות בגישה שכוללת שיקולים פוליטיים ושימוש נרחב בכלים ביטחוניים-משטרתיים. במסגרת זאת, החלטות עלולות להתקבל ללא התבססות על ראיות מדעיות, ללא מעורבות מספקת של מדענים ואנשי מקצוע בבריאות הציבור וללא התחשבות מספקת בהשפעות על אוכלוסיות שונות ובשיקולים ארוכי-טווח. במצב של צורך בקבלת החלטות בתנאים של חוסר ודאות לגבי התנהגות נגיף הקורונה, יש להביא לידי ביטוי דיסציפלינות שונות מתחום בריאות הציבור. חשוב להתייחס לא רק למודלים מתמטיים אלא גם לראייה ערכית וחברתית, לתת מקום רב יותר לחשיבה ארוכת-טווח כיצד האתגרים על הפרק יוכלו גם לשמש מנוף לשינוי, כולל שינוי סביבתי, וחשוב לעשות זאת בצורה מידתית ובראייה רחבה, שבוחנת מהי בריאות ומהם הסיכונים לבריאות שעלינו כחברה להיזהר מהם במצב של מגפה עולמית. לבסוף, בריאות היא זכות יסוד של כל אדם. המשבר הוא הזדמנות לסולידריות חברתית ואזורית: טיפול באוכלוסיות רגישות, כולל אנשים המתגוררים בגפם, חסרי בית וחסרי מעמד, מתן דגש על חוסן וחיזוק של קהילות ושיתוף פעולה עם המדינות השכנות – כולם חלק חיוני מהמאמץ למיגור המגפה. במבט קדימה, חיוני להפיק את הלקחים ממשבר הקורונה ולראות איך אנחנו יכולים לבנות חברה עם חוסן רב יותר להתמודדות עם אתגרים בריאותיים וסביבתיים.
מקורות
- נגב מ. 2019. ההשפעה של מדיניות ציבורית על בריאות הציבור – תסקיר השפעה על הבריאות ככלי להטמעת שיקולי בריאות בקבלת החלטות. אקולוגיה וסביבה 10(3): 23-16.
- אברבוך א ואבני ש. 2019. אי-שוויון בבריאות וההתמודדות עמו. משרד הבריאות.
- Brownson RC, Fielding JE, and Maylahn CM. 2009. Evidence-based public health: A fundamental concept for public health practice. Annual Review of Public Health 30: 175-201.
- WHO. Constitution.


















שלום רב,
אשמח להסבר על המשולש האפדמיולוגי כפי שתואר באיור מעלה לגבי הקורונה ובכלל.
תודה רבה
טובה